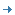En hypnose, le thérapeute demande au patient de remonter au moment de la situation traumatique, puis, à partir de ses apprentissages et de ses ressources actuelles, il l’aide à en réélaborer le scénario de sorte qu’il perde sa charge traumatogène.
1. Le trauma sous l’angle de la théorie polyvagale
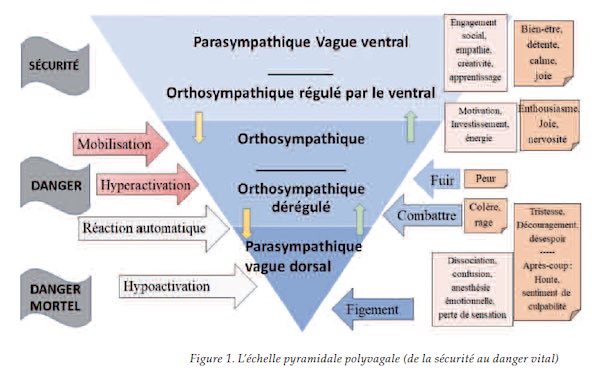
Pour mieux comprendre le traumatisme psychique, commençons par nous pencher sur la théorie polyvagale. Elle décrit les réactions graduelles du système nerveux autonome en réponse au niveau de risque détecté dans l’environnement et explique les conditions nécessaires à sa régulation, fournissant ainsi de précieuses pistes thérapeutiques au praticien éclairé. Le système nerveux autonome régit les grandes fonctions vitales et viscérales de l’organisme. Jusqu’à récemment, on considérait qu’il était composé de deux voies : le système sympathique, également appelé orthosympathique, et le système parasympathique. Les recherches ont conduit le neurologue américain Stephen Porges à affirmer que le système parasympathique est lui-même scindé en deux branches, une branche ventrale (partie ventrale du nerf vague et nerfs crâniens III, VII, IX) et une branche dorsale (partie dorsale du nerf vague) (Winter & Tyree, 2016). Selon sa théorie, dénommée théorie polyvagale (de poly, plusieurs, et vagal, du nerf vague), le système nerveux autonome est organisé hiérarchiquement en trois niveaux : le parasympathique ventral, le sympathique et le parasympathique dorsal. Outre ses fonctions végétatives, le système nerveux autonome analyse constamment, sans le concours du conscient et sans l’intervention de processus cognitifs, le niveau de risque d’une situation. C’est ce que Porges nomme « neuroception ». En réponse au niveau de risque détecté, notre système nerveux autonome provoque des réactions automatiques : activation du vague ventral lorsque nous sommes en sécurité, du sympathique lorsque nous sommes en danger, et du vague dorsal lorsque notre vie est menacée. Illustrons ces réactions par un exemple.
Le vacancier fait une mauvaise rencontre
Imaginons un vacancier sur une plage. Il est en sécurité. Il se sent serein et détendu. La branche ventrale de son nerf vague est activée de manière prédominante. C’est dans ce « mode ventral » qu’il possède le plus large éventail de comportements, de ressources cognitives (capacité de concentration, de compréhension, d’apprentissage, de raisonnement et de rationalisations, créativité, etc.), de ressources d’engagement social (empathie, désir d’échanger avec autrui, capacité à venir en aide à un tiers et à l’apaiser, etc.) et de capacité à éprouver des sensations et des émotions positives (bien-être, joie, calme, etc.). Après la sieste, il décide d’aller piquer une tête. Il est motivé et enthousiaste. Son système sympathique s’active afin de fournir à son corps l’énergie dont il a besoin pour mener à bien cette activité agréable. Il est en sécurité et son système ventral prédomine, régulant l’activité du sympathique. En sortant de l’eau, il réalise que la marée monte à vive allure.
S’il ne court aucun péril dans l’immédiat, la situation exige toutefois qu’il réagisse sans délai. Il est un peu nerveux et légèrement tendu. Son système sympathique se mobilise et prend le contrôle (mobilisation). Il presse le pas et ramasse à la hâte ses effets personnels abandonnés sur le sable. C’est alors que son chemin croise celui d’une bande de voyous aux intentions manifestement malveillantes. Il se sait en danger et prend peur. Son système sympathique se suractive. Son organisme se prépare à l’action et sécrète des hormones de stress. L’heure n’est plus à l’apprentissage, à la créativité, à la compréhension ou à l’empathie. Seule compte la survie. Il détale (fuir), mais les vauriens le rattrapent. Rageur, il distribue des coups de poing à la volée (combattre). Progressivement, il s’épuise, sans plus nourrir l’espoir d’une issue favorable. Il continue à combattre, mais ses gestes sont exécutés machinalement (réaction automatique). Il n’est plus tout à fait lui-même et la situation lui paraît irréelle (dissociation). Son système sympathique reste hyperactivé, mais la branche dorsale du nerf vague est désormais recrutée. Soudainement, un de ses agresseurs exhibe une arme et la lui pointe sur la tempe.
La victime voit sa dernière heure venue. A quoi bon se démener ? Le combat est perdu d’avance. L’hyperactivation du sympathique, soutenant les capacités de son organisme à lutter, est devenue inutile. Le sympathique décroche et la branche dorsale du nerf vague prend la main (hypoactivation). Sous la tutelle du parasympathique, ses battements cardiaques ralentissent et sa tension artérielle décroît. La diminution de l’afflux de sang au cerveau lui procure une impression de flou et une sensation de confusion. Il n’éprouve plus d’émotions, à moins peut-être de la tristesse, du découragement ou du désespoir. Il ne ressent plus de douleur ou si peu. Peut-être finit-il par s’évanouir... Les réponses du système nerveux central sont progressives et successives. Il est impossible de passer du « mode ventral » au « « mode dorsal » sans passer par le « mode sympathique ». Inversement, une personne ne peut sortir du « mode dorsal » et revenir au « mode ventral » sans passer par l’échelon sympathique. Cette compréhension doit guider l’hypnothérapeute dans la séquence des transformations à opérer au niveau des réminiscences traumatiques.
1. Le trauma sous l’angle de la théorie polyvagale
Pour mieux comprendre le traumatisme psychique, commençons par nous pencher sur la théorie polyvagale. Elle décrit les réactions graduelles du système nerveux autonome en réponse au niveau de risque détecté dans l’environnement et explique les conditions nécessaires à sa régulation, fournissant ainsi de précieuses pistes thérapeutiques au praticien éclairé. Le système nerveux autonome régit les grandes fonctions vitales et viscérales de l’organisme. Jusqu’à récemment, on considérait qu’il était composé de deux voies : le système sympathique, également appelé orthosympathique, et le système parasympathique. Les recherches ont conduit le neurologue américain Stephen Porges à affirmer que le système parasympathique est lui-même scindé en deux branches, une branche ventrale (partie ventrale du nerf vague et nerfs crâniens III, VII, IX) et une branche dorsale (partie dorsale du nerf vague) (Winter & Tyree, 2016). Selon sa théorie, dénommée théorie polyvagale (de poly, plusieurs, et vagal, du nerf vague), le système nerveux autonome est organisé hiérarchiquement en trois niveaux : le parasympathique ventral, le sympathique et le parasympathique dorsal. Outre ses fonctions végétatives, le système nerveux autonome analyse constamment, sans le concours du conscient et sans l’intervention de processus cognitifs, le niveau de risque d’une situation. C’est ce que Porges nomme « neuroception ». En réponse au niveau de risque détecté, notre système nerveux autonome provoque des réactions automatiques : activation du vague ventral lorsque nous sommes en sécurité, du sympathique lorsque nous sommes en danger, et du vague dorsal lorsque notre vie est menacée. Illustrons ces réactions par un exemple.
Le vacancier fait une mauvaise rencontre
Imaginons un vacancier sur une plage. Il est en sécurité. Il se sent serein et détendu. La branche ventrale de son nerf vague est activée de manière prédominante. C’est dans ce « mode ventral » qu’il possède le plus large éventail de comportements, de ressources cognitives (capacité de concentration, de compréhension, d’apprentissage, de raisonnement et de rationalisations, créativité, etc.), de ressources d’engagement social (empathie, désir d’échanger avec autrui, capacité à venir en aide à un tiers et à l’apaiser, etc.) et de capacité à éprouver des sensations et des émotions positives (bien-être, joie, calme, etc.). Après la sieste, il décide d’aller piquer une tête. Il est motivé et enthousiaste. Son système sympathique s’active afin de fournir à son corps l’énergie dont il a besoin pour mener à bien cette activité agréable. Il est en sécurité et son système ventral prédomine, régulant l’activité du sympathique. En sortant de l’eau, il réalise que la marée monte à vive allure.
S’il ne court aucun péril dans l’immédiat, la situation exige toutefois qu’il réagisse sans délai. Il est un peu nerveux et légèrement tendu. Son système sympathique se mobilise et prend le contrôle (mobilisation). Il presse le pas et ramasse à la hâte ses effets personnels abandonnés sur le sable. C’est alors que son chemin croise celui d’une bande de voyous aux intentions manifestement malveillantes. Il se sait en danger et prend peur. Son système sympathique se suractive. Son organisme se prépare à l’action et sécrète des hormones de stress. L’heure n’est plus à l’apprentissage, à la créativité, à la compréhension ou à l’empathie. Seule compte la survie. Il détale (fuir), mais les vauriens le rattrapent. Rageur, il distribue des coups de poing à la volée (combattre). Progressivement, il s’épuise, sans plus nourrir l’espoir d’une issue favorable. Il continue à combattre, mais ses gestes sont exécutés machinalement (réaction automatique). Il n’est plus tout à fait lui-même et la situation lui paraît irréelle (dissociation). Son système sympathique reste hyperactivé, mais la branche dorsale du nerf vague est désormais recrutée. Soudainement, un de ses agresseurs exhibe une arme et la lui pointe sur la tempe.
La victime voit sa dernière heure venue. A quoi bon se démener ? Le combat est perdu d’avance. L’hyperactivation du sympathique, soutenant les capacités de son organisme à lutter, est devenue inutile. Le sympathique décroche et la branche dorsale du nerf vague prend la main (hypoactivation). Sous la tutelle du parasympathique, ses battements cardiaques ralentissent et sa tension artérielle décroît. La diminution de l’afflux de sang au cerveau lui procure une impression de flou et une sensation de confusion. Il n’éprouve plus d’émotions, à moins peut-être de la tristesse, du découragement ou du désespoir. Il ne ressent plus de douleur ou si peu. Peut-être finit-il par s’évanouir... Les réponses du système nerveux central sont progressives et successives. Il est impossible de passer du « mode ventral » au « « mode dorsal » sans passer par le « mode sympathique ». Inversement, une personne ne peut sortir du « mode dorsal » et revenir au « mode ventral » sans passer par l’échelon sympathique. Cette compréhension doit guider l’hypnothérapeute dans la séquence des transformations à opérer au niveau des réminiscences traumatiques.
Nous avons choisi de représenter l’activité du système nerveux central sous la forme d’une pyramide inversée. Sa large base représente l’éventail de capacités et de ressources disponibles en « mode ventral ». Cellesci se restreignent au fur et à mesure que l’on descend sur l’échelle neuro - végétative en réponse au niveau de danger.
2. Le trauma sous l’angle de la reconsolidation de la mémoire
Les chercheurs en neurosciences ont démontré qu’un souvenir est modifié à chaque évocation. Il est ré-encodé avec le nouveau contexte dans lequel il a été rappelé et est reconstruit à la lumière des besoins et des connaissances du présent. De nombreuses études ont d’ailleurs prouvé qu’il est possible de modifier les souvenirs suite à leur réactivation (Winocur, Moscovitch, 2011 ; Nader, Schafe, LeDoux, 2000b ; Sara, 2000). Ces récentes découvertes offrent une assise scientifique aux méthodes hypnotiques proposant une modification des réminiscences traumatiques dans le but thérapeutique de libérer les patients de leur symptomatologie post-traumatique (Josse, 2023).
3. La thérapie des traumas par les scénarios réparateurs
La méthode du scénario réparateur s’attache à élaborer une reconstruction subjective des événements traumatiques en y introjectant les ressources dont le patient a été privé au moment des faits. Dans ce type de mise en scène, l’idée de souffrance passive est totalement absente. Les symptômes, les émotions douloureuses et les cognitions négatives de la victime sont imputés à l’événement dramatique tandis qu’une autre partie, constituée des zones psychiques restées intactes du souffle traumatique, est identifiée à la lutte qu’elle mène contre cette influence. Cette conception rejoint le modèle de la « dissociation structurelle de la personnalité » développée par Onno van der Hart et ses collaborateurs au début des années 2000. Selon ce modèle, une menace majeure peut provoquer une dissociation aboutissant à une organisation psychique particulière dans laquelle coexistent différents sous-systèmes psychobiologiques de la personnalité. La PE, partie émotionnelle de la personnalité, bloquée dans l’expérience traumatique, est constituée d’expériences sensorimotrices douloureuses et chargée d’affects pénibles. La PAN, partie apparemment normale de la personnalité, assume les tâches nécessaires à la vie quotidienne et à la survie de l’espèce.
4. Remonter l’échelle polyvagale
L’exposition à la scène traumatique n’est pas souhaitable dans tous les cas. C’est au thérapeute que revient la responsabilité. Lorsque l’exposition au souvenir traumatique suscite des peurs incontrôlables, le thérapeute doit ralentir le rythme afin de maintenir les réactions du patient à un niveau supportable qui n’interfère pas avec le réapprentissage et préférer des techniques telles que les métaphores et les histoires thérapeutiques.
Pour accompagner et proposer des scénarios réparateurs adaptés, il est essentiel que le praticien comprenne sur ce qui a fait trauma. Les émotions exprimées par le patient sont des pistes précieuses. La colère, le sentiment d’impuissance et les sentiments de culpabilité indiquent généralement qu’il n’a pas pu se défendre ou défendre un tiers ; la peur signale le plus souvent le manque de protection ou le défaut d’outils cognitifs (incompréhension de la situation au moment de faits, situation tragique vécue comme permanente) ; la honte témoigne habituellement du fait de n’avoir pas pu se défendre ou d’avoir été déshumanisé (humilié, traité comme un objet).
Une fois l’état hypnotique induit, le thérapeute amène le patient à retrouver la situation délétère en disant, par exemple : « Lorsque ce sera le bon moment pour votre inconscient, il vous ramènera au moment de l’agression. Vous êtes dans la rue, vous marchez, vous entendez des pas derrière vous... » Pour l’accompagner au mieux, il est important qu’il sache rapidement ce qui se passe pour lui. Aussi, pose-t-il des questions telles que : « où êtesvous ? », « que se passe-t-il ? », « que faites-vous ? ». Si la vie de la personne a été jalonnée de nombreux événements adverses, il est utile de lui demander son âge. En effet, l’intervenant ne peut être certain du moment que va connecter le patient ayant subi des maltraitances répétées, même s’il l’a orienté vers un souvenir précis. Lorsque le rappel du trauma provoque une régression en âge, le thérapeute veille à s’adresser à cette partie en adaptant ses propos, sa tonalité et son vocabulaire à l’âge expérimenté par son patient. Il est, par exemple, conseillé de tutoyer l’enfant et de continuer à vouvoyer le patient adulte.
L’intervenant aide son patient à identifier les ressources qui lui ont fait défaut au moment critique et l’encourage à transformer la scène traumatique en y injectant les solutions choisies. En priorité, le scénario doit le soustraire au danger vital et lui assurer sécurité physique et protection (neutralisation du danger, personne-soutien, protectrice et introduisant des valeurs essentielles telles que la morale, le respect, la justice, etc.). Il peut ainsi commencer à sortir du « mode dorsal » et remonter d’un échelon sur l’échelle polyvagale. Dans un second temps, le patient doit pouvoir sortir du figement, dépasser l’impuissance et retrouver du contrôle (capacité ou possibilité d’action et de réaction), c’est-à-dire passer du « mode dorsal » au « mode sympathique ». Dans une troisième étape, il doit être sécurisé affectivement et émotionnellement (réconfort, respect, compassion, empathie par une personne bienveillante, moyens habituels de régulation des enfants tels que jouer, se promener, raconter une histoire, etc.). Cette étape de régulation permet au patient d’activer le « mode ventral ». Au besoin, dans une quatrième phase, de la compréhension et du sens (outil cognitif) pourront être introduits afin de permettre une restructuration cognitive par un changement d’interprétation de la situation.
Prenons le cas d’une personne maltraitée dans l’enfance par son père. Le premier scénario pourrait, par exemple, mettre en scène un grandpère qui la soustrait au danger ; un deuxième pourrait faire intervenir une grand-mère pour la réconforter ; un troisième pourrait permettre à la fillette de se défendre après être devenue ultrapuissante grâce à l’ingestion d’une potion magique ; et dans un quatrième, l’adulte qu’elle est devenue pourrait venir expliquer à la petite fille qu’elle n’a pas à se sentir coupable, le seul ayant commis des actes répréhensibles étant son père. Le thérapeute accompagne le patient dans la traversée de chaque scénario jusqu’au moment où il sait que l’événement a pris fin et qu’il a survécu.
Pour lire la suite de cet article de la revue...
2. Le trauma sous l’angle de la reconsolidation de la mémoire
Les chercheurs en neurosciences ont démontré qu’un souvenir est modifié à chaque évocation. Il est ré-encodé avec le nouveau contexte dans lequel il a été rappelé et est reconstruit à la lumière des besoins et des connaissances du présent. De nombreuses études ont d’ailleurs prouvé qu’il est possible de modifier les souvenirs suite à leur réactivation (Winocur, Moscovitch, 2011 ; Nader, Schafe, LeDoux, 2000b ; Sara, 2000). Ces récentes découvertes offrent une assise scientifique aux méthodes hypnotiques proposant une modification des réminiscences traumatiques dans le but thérapeutique de libérer les patients de leur symptomatologie post-traumatique (Josse, 2023).
3. La thérapie des traumas par les scénarios réparateurs
La méthode du scénario réparateur s’attache à élaborer une reconstruction subjective des événements traumatiques en y introjectant les ressources dont le patient a été privé au moment des faits. Dans ce type de mise en scène, l’idée de souffrance passive est totalement absente. Les symptômes, les émotions douloureuses et les cognitions négatives de la victime sont imputés à l’événement dramatique tandis qu’une autre partie, constituée des zones psychiques restées intactes du souffle traumatique, est identifiée à la lutte qu’elle mène contre cette influence. Cette conception rejoint le modèle de la « dissociation structurelle de la personnalité » développée par Onno van der Hart et ses collaborateurs au début des années 2000. Selon ce modèle, une menace majeure peut provoquer une dissociation aboutissant à une organisation psychique particulière dans laquelle coexistent différents sous-systèmes psychobiologiques de la personnalité. La PE, partie émotionnelle de la personnalité, bloquée dans l’expérience traumatique, est constituée d’expériences sensorimotrices douloureuses et chargée d’affects pénibles. La PAN, partie apparemment normale de la personnalité, assume les tâches nécessaires à la vie quotidienne et à la survie de l’espèce.
4. Remonter l’échelle polyvagale
L’exposition à la scène traumatique n’est pas souhaitable dans tous les cas. C’est au thérapeute que revient la responsabilité. Lorsque l’exposition au souvenir traumatique suscite des peurs incontrôlables, le thérapeute doit ralentir le rythme afin de maintenir les réactions du patient à un niveau supportable qui n’interfère pas avec le réapprentissage et préférer des techniques telles que les métaphores et les histoires thérapeutiques.
Pour accompagner et proposer des scénarios réparateurs adaptés, il est essentiel que le praticien comprenne sur ce qui a fait trauma. Les émotions exprimées par le patient sont des pistes précieuses. La colère, le sentiment d’impuissance et les sentiments de culpabilité indiquent généralement qu’il n’a pas pu se défendre ou défendre un tiers ; la peur signale le plus souvent le manque de protection ou le défaut d’outils cognitifs (incompréhension de la situation au moment de faits, situation tragique vécue comme permanente) ; la honte témoigne habituellement du fait de n’avoir pas pu se défendre ou d’avoir été déshumanisé (humilié, traité comme un objet).
Une fois l’état hypnotique induit, le thérapeute amène le patient à retrouver la situation délétère en disant, par exemple : « Lorsque ce sera le bon moment pour votre inconscient, il vous ramènera au moment de l’agression. Vous êtes dans la rue, vous marchez, vous entendez des pas derrière vous... » Pour l’accompagner au mieux, il est important qu’il sache rapidement ce qui se passe pour lui. Aussi, pose-t-il des questions telles que : « où êtesvous ? », « que se passe-t-il ? », « que faites-vous ? ». Si la vie de la personne a été jalonnée de nombreux événements adverses, il est utile de lui demander son âge. En effet, l’intervenant ne peut être certain du moment que va connecter le patient ayant subi des maltraitances répétées, même s’il l’a orienté vers un souvenir précis. Lorsque le rappel du trauma provoque une régression en âge, le thérapeute veille à s’adresser à cette partie en adaptant ses propos, sa tonalité et son vocabulaire à l’âge expérimenté par son patient. Il est, par exemple, conseillé de tutoyer l’enfant et de continuer à vouvoyer le patient adulte.
L’intervenant aide son patient à identifier les ressources qui lui ont fait défaut au moment critique et l’encourage à transformer la scène traumatique en y injectant les solutions choisies. En priorité, le scénario doit le soustraire au danger vital et lui assurer sécurité physique et protection (neutralisation du danger, personne-soutien, protectrice et introduisant des valeurs essentielles telles que la morale, le respect, la justice, etc.). Il peut ainsi commencer à sortir du « mode dorsal » et remonter d’un échelon sur l’échelle polyvagale. Dans un second temps, le patient doit pouvoir sortir du figement, dépasser l’impuissance et retrouver du contrôle (capacité ou possibilité d’action et de réaction), c’est-à-dire passer du « mode dorsal » au « mode sympathique ». Dans une troisième étape, il doit être sécurisé affectivement et émotionnellement (réconfort, respect, compassion, empathie par une personne bienveillante, moyens habituels de régulation des enfants tels que jouer, se promener, raconter une histoire, etc.). Cette étape de régulation permet au patient d’activer le « mode ventral ». Au besoin, dans une quatrième phase, de la compréhension et du sens (outil cognitif) pourront être introduits afin de permettre une restructuration cognitive par un changement d’interprétation de la situation.
Prenons le cas d’une personne maltraitée dans l’enfance par son père. Le premier scénario pourrait, par exemple, mettre en scène un grandpère qui la soustrait au danger ; un deuxième pourrait faire intervenir une grand-mère pour la réconforter ; un troisième pourrait permettre à la fillette de se défendre après être devenue ultrapuissante grâce à l’ingestion d’une potion magique ; et dans un quatrième, l’adulte qu’elle est devenue pourrait venir expliquer à la petite fille qu’elle n’a pas à se sentir coupable, le seul ayant commis des actes répréhensibles étant son père. Le thérapeute accompagne le patient dans la traversée de chaque scénario jusqu’au moment où il sait que l’événement a pris fin et qu’il a survécu.
Pour lire la suite de cet article de la revue...
EVELYNE JOSSE
Psychologue, psychotraumatologue, chargée de cours à l’université de Metz (UL) et chargée de cours en formation continue à l’Université Libre de Bruxelles (ULB). Elle a fondé le DIU en hypnose à l’ULB et à l’UL. Elle enseigne l’hypnose aux professionnels de la santé et dispense des cours en psychotraumatologie. Auteure d’ouvrages sur le traumatisme psychique et sur l’hypnose. Elle gère le site www.resilience-psy.com et la chaîne YouTube Resilience Psy.
Psychologue, psychotraumatologue, chargée de cours à l’université de Metz (UL) et chargée de cours en formation continue à l’Université Libre de Bruxelles (ULB). Elle a fondé le DIU en hypnose à l’ULB et à l’UL. Elle enseigne l’hypnose aux professionnels de la santé et dispense des cours en psychotraumatologie. Auteure d’ouvrages sur le traumatisme psychique et sur l’hypnose. Elle gère le site www.resilience-psy.com et la chaîne YouTube Resilience Psy.
Commander le Hors-Série de Revue Hypnose & Thérapies Brèves sur le Psychotraumatisme.
Vous recherchez une formation officielle en EMDR - IMO ?
Vous êtes professionnel de la santé: médecin, psychologue, kinésithérapeute, infirmier, ostéopathe, psychothérapeute, orthophoniste, et vous recevez des patients présentant des psychotraumas...
Vous recherchez une Formation Certifiante dans un institut Officiellement validé par France EMDR IMO ®.
Alors, vous pouvez suivre les formations sur Paris, Marseille, Annecy. Voir l'agenda des Formations
Formations sur 3 jours pour les praticiens déjà formés en hypnose et thérapie brève centrée solution.
Formations sur 8 jours pour les praticiens pas ou peu formés en hypnose et thérapie brève centrée solution.
Vous recherchez une Formation Certifiante dans un institut Officiellement validé par France EMDR IMO ®.
Alors, vous pouvez suivre les formations sur Paris, Marseille, Annecy. Voir l'agenda des Formations
Formations sur 3 jours pour les praticiens déjà formés en hypnose et thérapie brève centrée solution.
Formations sur 8 jours pour les praticiens pas ou peu formés en hypnose et thérapie brève centrée solution.
FORMATEURS et SUPERVISEURS CERTIFIES EMDR IMO.
- Laurence ADJADJ: Psychologue, Psychothérapeute, Présidente de France EMDR IMO ® et de l'Institut HYPNOTIM.
- Laurent GROSS: Psychothérapeute Certifié par ARS en 2013, Kinésithérapeute, Vice-Président de France EMDR IMO ®, Président du CHTIP Collège d’Hypnose et Thérapies Intégratives de Paris et de l'Institut IN-DOLORE
- Dr Pascal VESPROUMIS: Médecin Addictologue, Président de l'ACCH. Anime les supervisions.
- Dr Roxane COLETTE: Médecin Psychiatre, auteur du livre: Petits maux, grands traumas: de l’EMDR à l’IMO, une nouvelle voie de guérison.
- Sophie TOURNOUËR: Psychologue, Psychothérapeute, Thérapeute Familiale et de Couple. Anime les supervisions.
- Claire DAHAN: Psychologue, Psychothérapeute. Conférencière internationale.
- Laurent GROSS: Psychothérapeute Certifié par ARS en 2013, Kinésithérapeute, Vice-Président de France EMDR IMO ®, Président du CHTIP Collège d’Hypnose et Thérapies Intégratives de Paris et de l'Institut IN-DOLORE
- Dr Pascal VESPROUMIS: Médecin Addictologue, Président de l'ACCH. Anime les supervisions.
- Dr Roxane COLETTE: Médecin Psychiatre, auteur du livre: Petits maux, grands traumas: de l’EMDR à l’IMO, une nouvelle voie de guérison.
- Sophie TOURNOUËR: Psychologue, Psychothérapeute, Thérapeute Familiale et de Couple. Anime les supervisions.
- Claire DAHAN: Psychologue, Psychothérapeute. Conférencière internationale.